こんな便秘の悩み、ありませんか?
- 3日以上出ないのが当たり前になっている
- 出てもスッキリしない、残便感がある
- お腹が張って苦しく、仕事や家事に集中できない
- 市販の便秘薬を手放せない
そんな「よくあること」と思いがちな便秘。
でも実は、放っておくと体にも心にも悪影響を及ぼすことがあります。
便秘は“体からのサイン”かもしれません。

便秘とは?
実は便秘には定義があります。
ガイドラインに記載されている定義はとても長い定義なのですが、簡単にいうと
- 大腸に溜まった便をしっかり出せているか?
- 快適に排便できているか?
上記の2つのうちどちらかに当てはまると便秘となります。
便秘は実は怖い・・・!
便秘は寿命に関わるという研究結果が2010年に報告されました。便秘を持っている人は便秘でない人と比べて10年で生存率が12%下げるという衝撃的なものでした。さらに、2020年の研究では、以下のリスクを上昇させると報告されています。
| 便秘でリスクが上がる疾患 |
|---|
| 心筋梗塞、心房細動、心不全、脳梗塞、出血性梗塞、末梢動脈疾患、静脈血栓症 |
どんな原因があるの?
大きく分けると4つの原因があります。
①腸の病気・・・腸が原因で便秘症状が起こっている。
例)大腸癌、腸の炎症、偽性腸閉塞、直腸瘤など
②薬・・・内服している薬の副作用として便秘が起こっている。
例)高血圧の薬、抗パーキンソン病薬、抗うつ薬・抗精神病薬、麻薬など
| 薬の種類 | 薬剤名 | 薬の特徴 |
|---|---|---|
| 制吐薬 | グラニセトロン、ラモセトロン、パロノセトロン、オンダンセトロン | 5-HT₃受容体拮抗作用による蠕動運動抑制作用 |
| 抗コリン薬 | アトロピン、スコポラミン、一部の抗精神病薬、抗パーキンソン病薬、ベンジアゼピン、第一世代抗ヒスタミン薬など | 消化管運動の緊張や蠕動運動、腸液分泌の抑制作用 |
| 向精神薬 | 抗精神薬、抗うつ薬 | 抗コリン作用、四環系および三環系抗うつ薬で便秘を起こしやすい |
| 抗パーキンソン病薬 | ドパミン補充薬、ドパミン受容体作動薬、抗コリン薬 | 中枢神経系のドパミン活性の増加やACh活性の低下作用、抗コリン作用 |
| オピオイド | モルヒネ、オキシコドン、コデイン、フェンタニル、トラマドール | 腸管のオピオイドμ2受容体の活性化により消化管臓器からの消化酵素分泌抑制作用、蠕動運動抑制作用、セロトニン遊離促進作用 |
| 化学療法薬 | 植物アルカロイド(ビンクリスチン、ビンデシン)、タキサン系(パクリタキセル)、アルキル化薬(シクロホスファミド) | 末梢神経障害や自律神経障害、薬剤の影響とは異なる疼痛刺激に伴う精神的ストレス・摂食量の減少、運動量の低下なども関与 |
| 循環器作用薬 | カルシウム拮抗薬(ベラパミル、ニフェジピン)、抗不整脈薬(アミオダロン)、血管拡張薬 | カルシウムの細胞内流入の抑制で腸管平滑筋収縮抑制 |
| 利尿薬 | 抗アルドステロン薬、ループ利尿薬 | 電解質異常に伴う腸管運動能の低下作用、体内の水分排出促進作用 |
| 制酸薬 | アルミニウムを含有する薬(アルミニウム含有水酸化アルミニウムゲルやスクラルファート) | 消化管運動抑制作用 |
| 吸着薬、陰イオン交換樹脂・脂質異常症治療薬(胆汁酸吸着薬) | 炭酸ランタンカルシウム、セベラマー塩酸塩、ポリスチレンスルホン酸カルシウム、ポリスチレンスルホン酸ナトリウム、コレスチラミン、コレスチミド | 排出遅延で薬剤が腸管内に蓄積し二次的な蠕動運動抑制作用 |
| 止痢薬 | ロペラミド | 末梢性オピオイド受容体刺激薬 |
| 鉄剤 | フマル酸第一鉄 | 収敛作用で腸管運動能の低下作用 |
| NSAIDs | イブプロフェン | 腸管抑制作用 |
③他の病気・・・現在、持っている病気によって便秘が引き起こされている
例)糖尿病、甲状腺機能低下症、脳梗塞、うつ病など
| 疾患分類 | 疾患名 |
|---|---|
| 代謝疾患 | 糖尿病 |
| 内分泌疾患 | 甲状腺機能低下症、褐色細胞腫、副甲状腺機能亢進症 |
| 変性疾患 | アミロイドーシス |
| 膠原病 | 全身性強皮症、皮膚筋炎 |
| 神経疾患 | パーキンソン病、脳血管疾患、多発性硬化症、ヒルシュスプルング病、脊髄障害 |
| 筋疾患 | 筋強直性ジストロフィー |
| 精神疾患 | うつ病、統合失調症 |
| 狭窄性器質性疾患 | 消化管の腫瘤、腫瘍による壁外性圧排、消化管の狭窄 |
| 非狭窄性器質性疾患 | 慢性偽性腸閉塞、巨大結腸、裂肛、痔核、直腸脱、直腸癌 |
④それ以外・・・腸の運動や感覚、排便に関わる筋肉の動きに問題が生じている
例)便秘型過敏性腸症候群、慢性便秘症など
様々な原因があるからこそ、「たかが便秘!」と思ってはいけないということですね!
だからこそ、まず重大な病気になっていないかどうか検査することが非常に大事になってきます。
どんな検査をするの?
便秘の原因が生活習慣によるものか、他に病気が隠れていないかを見極めるために、以下の検査を行うことがあります。
・腹部診察
・直腸診
・血液検査(甲状腺機能、電解質など)
・腹部超音波検査(腸の動きやガスの状態)
・大腸内視鏡検査(ポリープ・がん・狭窄の有無)
・CT検査
特に大腸内視鏡検査をオススメする方は以下の症状がある方です。
・便が急に出なくなった
・便に血がついている
・半年以内に不明な3kg以上の体重減少
・お腹を触るとしこりが触れる
・家族に大腸癌の人がいる
・発熱や関節痛もある
しっかり検査をして原因を突き止めることが重要です。
治療法は?
まず原因となる病気がある場合や薬が原因と考えられる場合はそちらに対するアプローチを行います。それでも改善しない場合は薬物療法や生活習慣を整えることで改善を図ります。
<薬物療法>
大きく分けると2種類あります。
便を柔らかくする薬と、腸を動かす刺激性下剤です。
刺激性の下剤は長期で内服することにより、依存性や腸が動かなくなるとの報告があり、現在では頓用で使うことが望ましいと言われています。
まずは非刺激性の便を柔らかくする薬を使用しましょう。
| 便を柔らかくする薬 | 酸化マグネシウム、モビコール、アミティーザ、リンゼス、グーフィスなど |
| 刺激性下剤 | センノシド(プルゼニド)、ピコスルファートなど |
漢方にも刺激性下剤の成分(ダイオウ・アロエ)が入っているものが多いです。
漢方薬だから副作用がないから安心ということはないので、手に入りやすいからこそ注意が必要です。
<バイオフィードバック療法>
バイオフィードバック療法(Biofeedback therapy)とは、排便時に働く骨盤底筋(こうばんていきん)や肛門周囲の筋肉の動きをセンサーなどで「見える化」し、モニターを見ながら適切な筋肉の使い方を練習する治療法です。
便秘の中でも、排便時に適切に骨盤の筋肉が動いていないタイプ(骨盤底筋協調運動障害)に有効とされており、薬では改善しにくいタイプの便秘に対して行われます。専門施設で行う治療になります。
<自宅でできること>
・運動:3METS(軽い息切れを感じる、汗ばむくらいの運動)を30分以上・週3回以上
運動例:犬の散歩・室内の掃除・階段の下りなど
・体幹トレーニング:pappy positionからの腹式呼吸で腹横筋の収縮を学習する
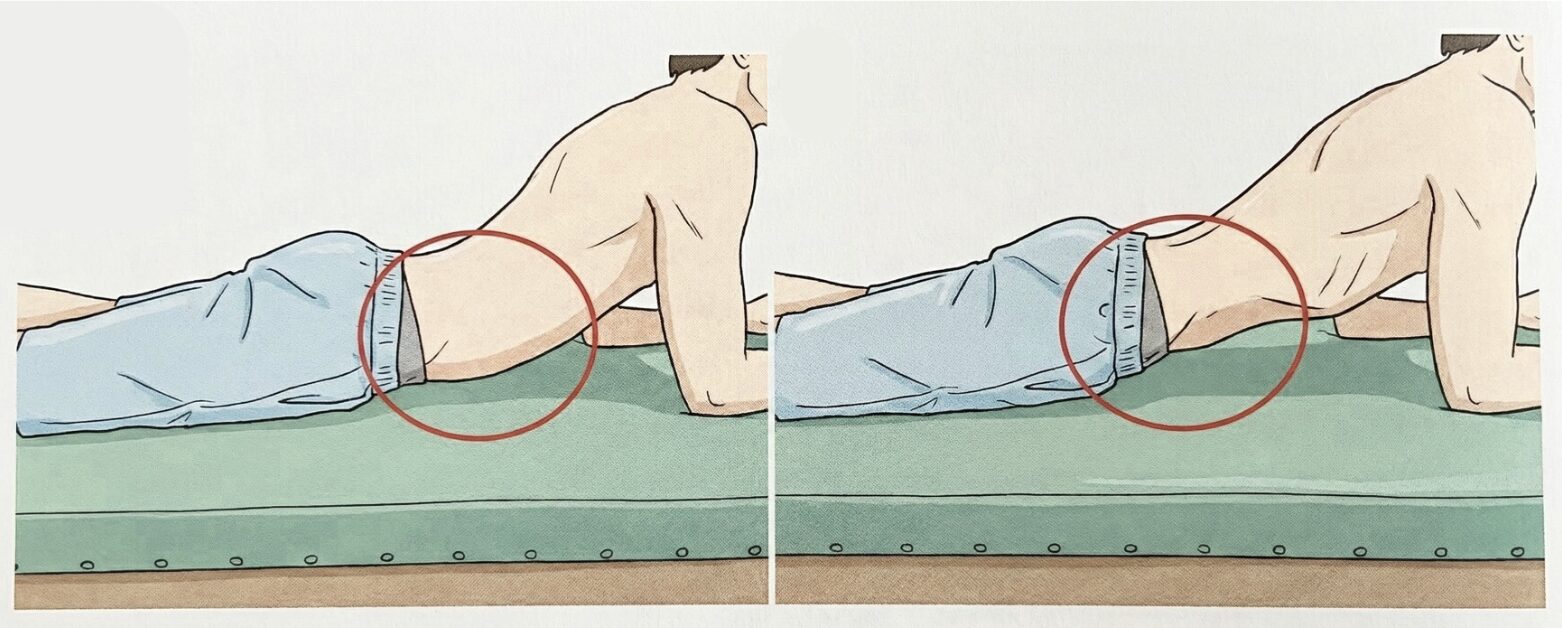
右図:左図の状態から、腹式呼吸で息を吐き下腹部を引き上げた状態にし、その状態を保持。
・食物繊維:理想的には1日24g以上摂取する
取り入れやすい食材
・オートミール、もち麦
・わかめ、えのき
・ごぼう、にんじん、かぼちゃ
・プルーン、ブルーベリー
・食後にトイレに行く
朝食と夕食後30分に5分間トイレに座る。
・睡眠を7-8時間しっかりとる
・排便姿勢を「考える人」に
足台を使って和式トイレので座ったような体勢にする。
・お腹のマッサージ
1つでも取り組んでいくことが便秘を改善するために大事です!
まとめ
便秘は誰にでも起こる身近な症状ですが、放っておくと、生活の質が下がるだけでなく、心臓病や脳梗塞などのリスクにも関わることがわかっています。
しかし、原因を正しく調べて、生活習慣や治療を整えれば、多くの方が改善できます。
「長年の便秘だから仕方ない」と思わずに、まずは一度、専門医に相談してみましょう。
毎日スッキリ過ごせる日常を取り戻すことができます。

参考文献
便通異常症ガイドライン2023 慢性便秘症
厚生労働省 健康づくりのための身体活動・運動ガイド
慢性便秘症プラクティス 南山堂
